导语:男性平均寿命低于女性,是不争的事实,而造成寿命差异的一大原因便是癌症对男性的“偏爱”。排除与性别相关的癌症,男性患上每一种癌症的风险都比女性更高,而且因恶性肿瘤而死的总体风险大约是女性的2倍。在科学家眼中,这个现象极不合理,他们希望通过科研的角度了解自然界在性别方面设置的“不公平”规则,力图为男性健康“谋福利”。
Science Immunology:雄激素削弱男性抗肿瘤能力
对人类而言,Y染色体的存在划分出了性别,因为男性特有的Y染色体承载着一种可表达睾丸决定因子的SRY基因。SRY基因的表达让男性发育出睾丸等生殖器官,分泌雄性激素,进一步促进男性第二性征,赋予男性生殖能力。除了男性生殖器官之外,肾上腺皮质网状带和卵巢也会分泌少量的雄激素,一般来说男性体内(10-35 nmol/L)的雄激素水平约为女性(0.5-2.4 nmol/L)的10~20倍。在小鼠等动物中,雄性和雌性体内的雄激素水平也存在类似的差异。最近的研究表明,雄性激素是把双刃剑,在维持男性性征的同时降低男性抗肿瘤能力。
2022年4月,俄亥俄州立大学癌症研究中心、南卡罗莱纳医科大学和哈佛医学院等研究团队在Science Immunology发表题为“Androgen conspires with the CD8+T cell exhaustion program and contributes to sex bias in cancer”的研究成果(图1)[1]。研究发现由男性生殖器官分泌的雄激素,可能会全面削弱男性抵抗各种肿瘤(非性别特异性)的能力。

图1 研究成果(图源:Science Immunology)
人体内发挥抗癌功能的T细胞主要有CD8+和CD4+,前者可清除被病毒感染的细胞,并演变成专门杀伤肿瘤的细胞—CD8+肿瘤浸润性淋巴细胞(Tumor Infiltrating Lymphocyte,TLC);后者可激活B细胞和CD8+T细胞,激发强大的免疫反应。CD8+TLC并不能无限制的杀伤肿瘤细胞,而是随着肿瘤抗原的刺激进入“耗竭”状态:从激活状态到达“祖细胞耗竭”(Progenitor Exhaustion,PE)状态再到“终末耗竭”(Terminal Exhaustion,TE)状态,逐渐失去功能,无法再控制癌症的发展。由此,研究人员猜测:CD8+TLC是否在肿瘤对男性的“偏爱”过程中“推波助澜”?
1. 不同性别患癌小鼠,体内CD8+T细胞“耗竭”状态如何?
研究人员以患膀胱癌的雌雄小鼠为研究对象,首先从小鼠体内各分离出了1.6万多个CD8+T细胞,根据单细胞测序结果,以CD8+T细胞所处不同分化阶段,将其分为11个细胞簇。发现在雄鼠的肿瘤微环境中,处于“耗竭”状态,丧失抗肿瘤功能的CD8+T细胞更多(雄性43.4%,雌性25%)。
2. SRY基因敲除,对不同性别小鼠肿瘤发展的影响如何?
研究人员设计了四种小鼠模型:野生的雌鼠、雄鼠以及性转雄鼠(含有XX性染色体,且常染色体中引入了SRY基因)和性转雌鼠(含有XY性染色体,但敲除了SRY基因)。通过分析睾酮含量和肿瘤发展进度,发现雄鼠(包括性转雄鼠)更容易患上膀胱癌,睾酮含量越高,肿瘤发展越快。
3. 阉割小鼠,降低睾酮水平,对不同性别小鼠肿瘤发展的影响如何?
研究人员对雄鼠进行了阉割处理,使雄鼠体内睾酮降低到与雌鼠一致的水平。通过分析CD8+T细胞分化状态、睾酮信号通路和肿瘤发展水平发现雄鼠阉割后,体内睾酮降到了与雌鼠一致的水平,处于“耗竭”状态的CD8+T细胞占比也减少到与雌鼠一致水平,雌鼠和雄鼠的抑癌能力没有差异;睾酮通过雄激素受体信号通路,促进CD8+T细胞进入“耗竭”状态,并在雄鼠体内富集;遏制雄激素受体信号通路或降低睾酮水平,可促进CD8+T细胞发挥抗肿瘤功能。
虽然此前已有研究表明雄激素可抑制胸腺内T细胞的发育,进而抑制免疫系统的能力,但此项研究首次发现雄激素促进抗癌CD8+T细胞功能丧失,进而导致男性抗癌(非性别特异性)能力得到全面抑制。
男性免疫能力弱于女性,问题到底出在哪?
女性的先天免疫和获得性免疫能力较男性更强,患有急性HIV感染的女性血液中的病毒RNA比男性少40%,女性在接种疫苗后产生的抗体浓度更高,患癌和因癌症而死的概率更低。但是,较强的免疫反应也导致女性对炎症和自身免疫性疾病的易感性,如系统性红斑狼疮。相对而言,男性稍弱的免疫反应,反而保护了男性。
2016年,约翰霍普金斯大学公共卫生学院研究团队在Nature Reviews Immunology发表题为“Sex differences in immune responses”的文章(图2)[2]。该文章对男女免疫应答的异同进行了系统性介绍。

图2 研究成果(图源:Nature Reviews Immunology)
1. 免疫在性别上的差异,归因于雄性“生殖优先”的发育策略
免疫反应需要消耗大量代谢资源,如果这些资源被用于其他生命过程,如生长、第二性征的维持和繁殖,则对免疫系统的发育造成制约,这是自然在生存和繁殖的权衡取舍。男性病原体负荷增加和免疫功能降低,是机体积极选择提高繁殖成功率和存活率性状或特征的不利副作用。从昆虫、蜥蜴、鸟类到哺乳动物,免疫反应的性别差异已经在不同的物种中进化。在所有这些物种中,雄性的先天性和适应性免疫反应通常低于雌性(表 1)。
表1 不同物种免疫反应的性别差异

数据来源:[2] | 制表:生物探索编辑团队
2. 遗传物质的差异造成免疫的性别差异
性染色体差异:人类性染色体在男性中是异源的(XY),在女性中是同源的(XX)。人类Y染色体包含大约100个基因,人类X染色体包含超过1,100个注释基因,约占人类基因组的5%,并包含大量免疫相关基因,这意味着X连锁基因是性别差异免疫反应的决定因素。在X染色体上,女性有大约15%的基因的表达量都会比男性更高。
microRNAs和长链非编码RNA:X染色体包含人类基因组中约10%的miRNA(800个),而Y染色体仅包含2个miRNA。microRNA的控制表达与性激素有关,X染色体上高密度的miRNA意味着女性可能由于不完全的X失活而表达更多miRNA,进一步导致对某些疾病的易感性存在性别差异。lncRNA在多种免疫过程的调节中发挥至关重要的作用,包括先天免疫和适应性免疫,以及作为X失活的催化剂,其方式已被证明具有性别差异。
遗传多态性:编码免疫蛋白的性染色体和常染色体基因的多态性或变异性可对免疫产生性别差异影响。
3. 疾病发病机制的性别差异
男性和女性对自身免疫和癌症的易感性表现出巨大差异。一般来说,女性对自身免疫性疾病的易感性较高,而男性对非生殖恶性肿瘤的易感性较高(图3)。
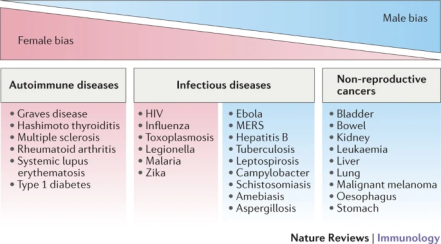
图3 传染病、炎症性疾病和癌症中的性别“偏见”(图源:[2])
自身免疫性疾病:在所有自身免疫病例中,女性约占80%,女性患病率明显高于男性。
恶性肿瘤:男性死于恶性肿瘤的风险几乎是女性的两倍,其中喉癌、食道癌、膀胱癌和肺癌的性别差异结果最大。这种男性死亡率偏高的现象,反映了癌症病因学的差异,包括病毒感染、免疫功能、激素调节、基因表达、性染色体补体、氧化损伤、自噬或多种因素的组合方面的性别差异,甚至癌症的治疗结果也显示出与性别相关。
传染性疾病:由病毒、细菌、寄生虫和真菌引起感染的严重程度、流行率和发病机制因性别而异,男性通常比女性更容易感染,其中免疫方面的性别差异起主要作用。与男性相比,女性对病原体的较高免疫力有助于降低许多感染的强度(即个体中的病毒载量)和流行率(即人群中受感染的个体的数量)。
疫苗:在对多种疫苗的免疫中发现了性别差异,包括灭活疫苗(如针对布鲁氏菌病、白喉、甲型肝炎、乙型肝炎、单纯疱疹病毒2感染(生殖器疱疹)、流感、脑膜炎球菌性脑膜炎、肺炎球菌病(使用肺炎球菌多糖)、狂犬病和破伤风)和活性疫苗(例如针对麻疹、风疹、天花、委内瑞拉马脑炎和黄热病的疫苗)。两性之间的生物学差异是对疫苗接种的免疫反应差异的主要来源(表2)。女性对细菌和病毒疫苗的抗体反应通常高于男性,这意味着女性的有效疫苗剂量低于男性。
表2 人类对疫苗反应的性别差异
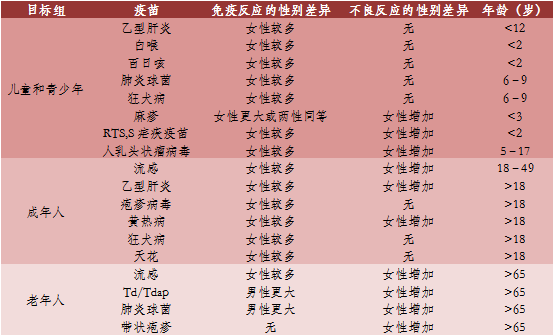
数据来源:[2] | 制表:生物探索编辑团队
4. 免疫细胞的性激素受体,造成了免疫系统的性别差异
免疫细胞具有性激素受体,可以直接对性类固醇激素的存在、不存在或浓度变化作出反应。雄激素(包括睾酮)、雌激素(包括17β-雌二醇)和黄体酮对人类、啮齿动物和原代细胞培养系统中不同免疫细胞群的募集和活性具有不同的影响。
5. 哺乳动物固有的先天免疫性别差异
在哺乳动物中,雄性和雌性的先天免疫反应不同,这表明某些性别差异可能是种系编码的。先天免疫细胞产生的细胞因子和趋化因子也因性别而异,与男性相比,女性免疫细胞中基因的更高表达似乎导致女性免疫细胞产生更多的细胞因子,并受性染色体表达的调节;与先天免疫相关的细胞数量和活性也因性别而异;在先天淋巴细胞中(Innate Lymphoid Cells,ILCs)也存在性别差异,ILCs是一种类似先天的淋巴细胞,通过产生效应细胞因子来调节一系列组织免疫反应(表3)。
表3 成人先天性和适应性免疫反应的性别差异
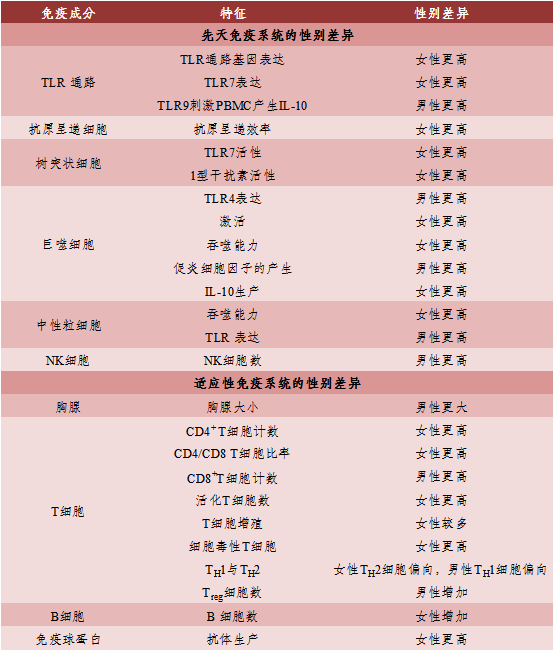
图片 数据来源:[2] | 制表:生物探索编辑团队
6. 哺乳动物适应性免疫的性别差异
在成年人中,包括欧洲人、亚洲人和非洲人在内的多个种族群体的淋巴细胞亚群(包括B细胞、CD4+T细胞和CD8+T细胞)存在性别差异。女性(儿童和成人)的CD4+T细胞计数和CD4/CD8比率高于同年龄的男性,而男性的CD8+T细胞计数高于女性。无论年龄大小,女性往往比男性表现出更强的抗体反应、更高的基础免疫球蛋白水平和更高的B细胞数量。对B细胞基因表达特征的全球分析表明,与男性相比,女性B细胞中大多数差异表达的基因在性别之间显著上调(图4)
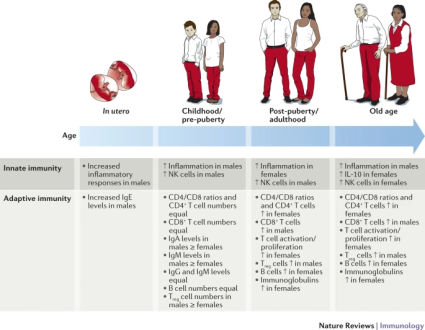
图4 人类男性和女性在生命历程中的免疫反应变化(图源:[2])
7. 环境介质影响免疫系统
营养:胎儿的营养环境会根据其性别差异产生不同的影响,性别差异的发育轨迹始于子宫内并持续到9个月大。与男婴相比,高脂肪饮食可增强女婴的胎盘基因表达和DNA低甲基化。产前暴露于饥荒会降低其胎盘基因表达和DNA甲基化。
微生物群:微生物群的紊乱被称为生态失调,会导致各种疾病,包括炎症和糖尿病。性别会影响生殖道外的宿主微生物组,这可能涉及性类固醇激素。饮食对人类肠道微生物群的影响导致与生态失调相关的疾病(例如炎症性肠病)是否存在性别差异需要考虑。治疗与生态失调相关的疾病的治疗方法可能需要对男性和女性有所不同。
8. 不同年龄阶段,免疫系统的性别差异不同
胎儿:子宫内的性别差异发育程序导致婴儿体内环境和免疫系统发育的性别差异。与男性相比,女性胎儿对子宫内压力的适应能力更强。与女婴的胎盘相比,早产(即妊娠<32周时出生)男婴的胎盘往往更容易发生慢性炎症。女婴胎盘可通过更好的心血管稳定性和更低水平的循环细胞因子为女婴提供生存益处。
出生至5岁:与女童相比,男童的先天免疫能力更强,这些差异在整个儿童时期都持续存在。相比之下,男童和女童的B细胞数量相当,青春期前这些性别差异的存在通常被解释为两性之间遗传差异的证据。
青春期:性类固醇对免疫细胞的多重作用在青春期炎症状态的性别差异中起着重要作用。虽然儿童期男性可能比女性产生更高的炎症反应,但在青春期后,女性的炎症反应始终高于男性。由于性类固醇会深刻影响免疫反应,因此女性月经周期中的荷尔蒙变化是免疫功能周期性变化和疾病恶化的基础,免疫细胞数量和功能在月经周期中发生显著波动。
生殖与衰老:在世界范围内,女性的寿命比男性长,这其中生物学因素(包括性类固醇浓度的变化和X染色体)起重要作用。随着年龄的增长,女性的性类固醇浓度迅速下降,而男性则逐渐下降。
纵观免疫系统,在基因层面,男性才是“弱势群体”。世间万物皆有其运行规律,男性机体的设计和女性截然不同,这大概就是自然界最高级的制衡吧!
撰文|文竞择
排版|木子久
参考资料:
[1]Kwon H, Schafer JM, Song NJ, et al. Androgen conspires with the CD8+ T cell exhaustion program and contributes to sex bias in cancer. Sci Immunol. 2022 Apr 14. doi: 10.1126/sciimmunol.abq2630. Epub ahead of print. PMID: 35420889.
[2]Klein SL, Flanagan KL. Sex differences in immune responses. Nat Rev Immunol. 2016 Oct;16(10):626-38. doi: 10.1038/nri.2016.90. Epub 2016 Aug 22. PMID: 27546235.