询问任何一位神经科医生,都会得到这样的答复,即帕金森疾病是一种脑部疾病,帕金森疾病的明显症状包括无法控制的颤抖、动作迟缓且脚贴地的感觉,这些都源于大脑中帮助控制运动的区域中的神经元发生了缺失;但很多研究人员认为,这种神经变性疾病的发生或许是从远离大脑的地方开始的(肠道中),而且要比最初的神经性症状出现早好几年。
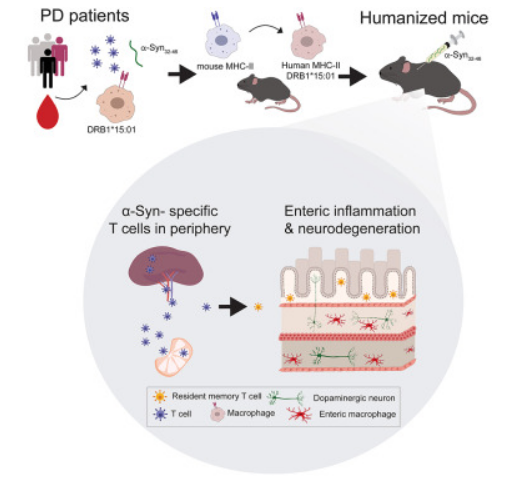
诱发帕金森患者最初胃肠道改变的因素或许是定向错误的免疫攻击。如果这是帕金森疾病在很多人身上的开端的话,那么我们或许有可能在这种疾病进入大脑之前就识别出哪些人患上了
询问任何一位神经科医生,都会得到这样的答复,即帕金森疾病是一种脑部疾病,帕金森疾病的明显症状包括无法控制的颤抖、动作迟缓且脚贴地的感觉,这些都源于大脑中帮助控制运动的区域中的神经元发生了缺失;但很多研究人员认为,这种神经变性疾病的发生或许是从远离大脑的地方开始的(肠道中),而且要比最初的神经性症状出现早好几年。
