Oliver Semler
41年前,Oliver Semler出生于德国。但是,初降人世的那刻,Semler弱小的身体就被诊断出带有一跟肋骨骨折。出生第二天,他又发生了第二处骨折。医生对其下了诊断书:先天性成骨不全(OI)。成骨不全是一种罕见的遗传性骨疾病,也可称作脆骨病、瓷娃娃。患者易因为轻微的碰撞而骨折,根据病情可分为先天型和迟发型,更为严重的就像Oliver Semler一样,在子宫里就已经出现骨折症状,即先天胎儿型OI。
Semler回忆,他几乎每年都会骨折2-3次,并因此承受了27次手术。因为疾病,成年后的Semler只有4英尺8英寸高,但是坚强的他并没有在轮椅上生活。Oliver Semler考入德国科隆大学医学院并成为一名儿科医生,为250名有着跟他相似疾病的儿童做诊断和治疗。
目前,Semler正在准备针对成骨不全胎儿的首例干细胞治疗临床试验—— BOOSTB4,旨在对尚在子宫内的患病胎儿进行疾病纠正。考虑到它面对的可能是最棘手的治疗对象——孕妇和胎儿,这一临床试验项目依然处于计划中。
起跑线上的临床试验:产前干细胞移植治疗成骨不全胎儿项目
经历了几十年掺杂着希望和失望的不懈努力,儿科医生、免疫学家以及其他学者、临床医生都期待得到新的治疗方案,并以此推动针对准父母而进行的产前干细胞治疗新浪潮。干细胞治疗成骨不全胎儿项目的合作者、伦敦大学学院致力于胎儿治疗研究的Anna David表示,对于干细胞治疗胎儿的项目,需要对其有效、安全以及伦理等严格审核和把控。
临床试验将涉及12个来自于科研机构或者医药企业的合作单位、数十名医生和数百万研究资金,预计2016年下半年启动,将选取15个超声波和基因检测鉴定为严重性成骨不全的胎儿作为治疗对象,对他们进行间充质干细胞移植治疗。
David表示,对这一项目他也有很多担忧,常因此难以入眠。因为如若临床试验出现失败,甚至于对母亲或者胎儿造成伤害,会对干细胞治疗发展造成很大的阻力,所以整个团队需要谨慎再谨慎,确保所有事项都安全无误的进行。任何一个细节的遗漏都可能造成可怕的后果。
目前,一些受试胎儿已经处于临床准备阶段。但是,研究人员还需要采集合适的干细胞群,确保它们能够在胎儿出生之前迅速纠正这一毁灭性疾病。

小时候的Oliver Semler
风雨飘摇:子宫内干细胞移植治疗胎儿遗传性疾病的发展
早在20世纪80年代,当Semler正上小学时,干细胞移植技术治疗胎儿疾病的研究已经兴起。对胎儿进行疾病纠正能够取得最佳治疗效果,最大限度降低患儿出生后的发病率和死亡率。相比于婴幼儿,胎儿免疫系统正处于发育中,其免疫细胞更易接受外源移植细胞,从而使得干细胞能够在胎儿体内受损部位分化形成健康的血液细胞、免疫细胞或者其他细胞。
1988年和1989年,Edouard Herriot医院对被诊断出患有严重的免疫失调症的两名胎儿进行了首次子宫内干细胞移植治疗。主治医生Jean-Louis Touraine从7-10周流产胎儿组织中采集造血干细胞,进行处理、培养后,通过脐静脉将干细胞缓慢注入胎儿体内。当小男孩出生并诊断健康时,儿科免疫学家Maria Grazia Roncarolo很兴奋地认为,她找到了一种能够治疗遗传性疾病的方法。
但是,当开展第三例治疗时,结果却不尽人意。这一例胎儿患的是地中海贫血症。治疗团队在其12周大的时候注射干细胞进行治疗。然而意外的是,外源干细胞被排斥,产前干细胞治疗失败。
Roncarolo表示,这意味着当初对于胎儿易接受外源细胞的论断是错误的。Roncarolo甚至因此打击而改变了职业生涯,转回基础研究。目前,Roncarolo任职于斯坦福大学,致力于干细胞移植和免疫耐受研究。而团队其他成员依然坚持,但是之后的临床结果都已惨败收场。其中,有两名胎儿在出生之前就死亡了。最终,团队终止了临床试验。
虽然,表明上针对干细胞治疗胎儿遗传性疾病的研究越来越少。但是,仍然有一小部分研究团队没有放弃,他们一直想弄清楚干细胞移植治疗失败的原因。
21世纪初,随着一系列研究,原因开始浮出水面:首先,科学家发现胎儿T细胞其实具备防御外来物的能力,包括微生物、移植细胞,且能力比预想的厉害。之后,有研究团队发现,除了胎儿对移植细胞的排斥之外,母体的免疫细胞也可能会抵抗这些异己细胞。
加州大学旧金山分校(UCSF)的Mike McCune团队发现一个令人振奋的机制:免疫细胞中有一些负责调节机体免疫反应的调节性T细胞(T-regulatory cells),可以接受外源细胞,特别是来自于母体的细胞。
UCSF的儿科医生Tippi Mackenzie带领团队以老鼠为模型证实,如果移植细胞与母体匹配,那么几乎所有胎儿都能接受这些外来细胞。此外,当增加干细胞剂量,会进一步确保移植成功率。由此,她得到灵感:来自于母亲的干细胞有望更易被胎儿接受。但是,对于人类而言,需要等到胎儿发育18周,通过脐静脉注射干细胞。
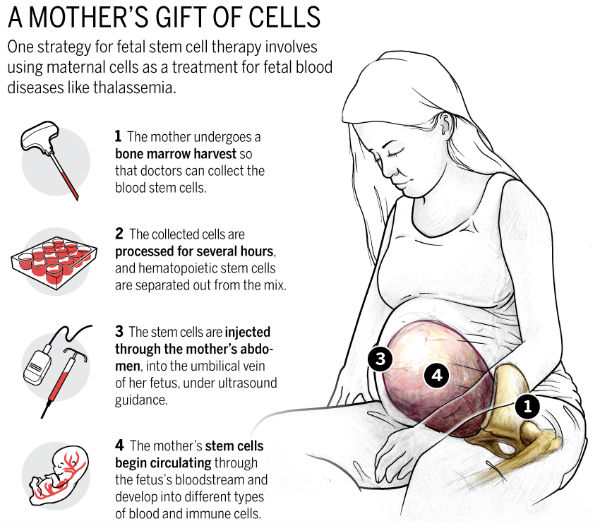
从母体采集造血干细胞治疗胎儿遗传性疾病
峰回路转:间充质干细胞移植成功治疗成骨不全胎儿
随着动物研究的深入,绝望的父母似乎抓住了救命稻草。2002年初,瑞典的Madeleine Karlsson怀上了第一个孩子,但是却在30周的时候确诊为胎儿患成骨不全症,且是最严重的Ⅲ型OI(出生时伴随骨折,且多次骨折造成骨骼畸形进行性加重)。当时,全球仅仅只有两例Ⅲ期成骨不全患儿。除了Karlsson肚子里的宝宝,另一例患儿出生于加拿大,并在5个月大的时候不幸去世。
为了拯救孩子,Karlsson家庭接受了卡罗琳斯卡大学医院的治疗方案,即子宫内干细胞移植治疗:从流产胎儿的肝脏组织获取干细胞,再将其通过脐静脉注入胎儿体内。该治疗方案共移植了600万个间充质干细胞(MSCs)。这种多能干细胞具备多向分化、造血支持、促进移植、免疫调控等特定,能在体内或体外特定的诱导条件下分化为脂肪、骨、软骨、肌肉、肌腱、韧带、神经、肝、心肌、内皮等多种组织细胞。
注意的一点是,移植的干细胞并没有与母亲或者胎儿基因匹配。治疗后的胎儿成功出生,并取名为Olivia。让人欣慰的是,当 Olivia 9个月大的时候,骨骼检测发现移植的间充质干细胞在其体内很好的运作,她恢复的比医生预期的要好。
但是,当她6岁时, Olivia病情开始恶化,遭受一连串骨折事故。不得已,主治医生Cecilia Götherström及其团队再次给Olivia移植了更多来自于同一捐赠来源的间充质干细胞。Olivia的病情开始转好,且这种干细胞移植治疗每4年进行一次。如今,Olivia已经14岁了,而且最近的18个月内,Olivia没有再出现骨折。Olivia父亲表示,Olivia接受物理治疗,爱好缝纫、工艺品。像其他多数青少年一样,她也喜欢和朋友们逛街买衣服。
但是,Götherström强调因为没有对照,所以无法确保间充质干细胞确实治愈了Olivia。不过,也正是因为Olivia成功的治疗案例,Götherström大受鼓舞。他们随后也对新加坡患OI的胎儿进行了治疗,并再次取得成功。他表示,必须有人首开先河,才能有更多的研究工作投入。
两年后,Semler和Götherström在一次成骨不全论坛上相遇。在这之前,Semler并不认为产前干细胞移植是治疗遗传性疾病的可行方案。但是,他又比任何人更清楚,严重的成骨不全症会在出生前就出现异常。通过超声波检测,医生可以发现缩短的腿骨,甚至于骨折的地方。所以,Semler明白,尽可能早的接受干细胞移植治疗,可能会给胎儿提供一个重塑健康骨骼的机会,且避免了出生后接受骨髓移植治疗的副作用。
Götherström相信,产前干细胞移植治疗遗传性疾病的优势在于:干细胞随脐静脉注射进入胎儿体内,伴随血液流动不会在肺部滞留。
改写命运:产前干细胞移植有望打开遗传性疾病治疗的最佳时机
现在,由Götherström、David、Semler及其他合作者共同展开的成骨不全治疗临床试验正处于开展前夕。他们预期选取欧洲15个经超声波和基因检测鉴定为严重性成骨不全的胎儿,将在怀孕2、3阶段进行间充质干细胞移植治疗。当宝宝出生后,将会再接受额外的干细胞补充治疗。另外,研究团队将设置15个病例作为对照。对照组的婴儿只有出生后才接受干细胞移植治疗。所有的患儿都会接受长达10年的随访,以确定什么时间点开始治疗会有更好的疗效(骨折发生次数更少、骨质密度增加、发育正常、生活质量更好)。
Götherström强调,他们的目标不是治愈,并不是让他们得以摆脱轮椅、奔跑着生活。相反,她只是希望治疗方案能够在确保安全的前提下,让患者骨折次数减少。这将给患者及其家庭的生活带来新的希望和改变。此外,她希望这一治疗病例将为其他更多遗传性疾病打开产前干细胞移植治疗的大门。
同时,Mackenzie团队及其他合作单位采用了另外一种不同的治疗方案:用采集自胎儿母亲的造血干细胞对患病胎儿进行治疗。十年前,Mackenzie就已经在动物身上进行了相关试验。上个月,她向美国FDA提出对患有α-地中海贫血的胎儿进行造血干细胞移植治疗的申请。
虽然30年前针对地中海贫血产前细胞治疗出现过失败,但是Mackenzie希望这次将一改历史。因为此次的治疗方案中,造血干细胞采集自胎儿母亲,将与胎儿有着更好的匹配度。他们计划针对18周大的胎儿进行治疗,如果治疗没有效果,他们将考虑更短的妊娠期。甚至于他们考虑直接将干细胞注射进入胎儿心脏组织。同时,费城儿童医院(CHOP)的Alan Flake团队正在计划针对镰刀细胞性贫血胎儿进行类似产前干细胞治疗的临床试验。
即便它可能会导致妊娠终止,子宫内细胞移植的医疗风险常常被保守估计。多伦多儿童医院的遗传学家David Chitayat表示,治疗的效果依赖于干细胞分化成胎儿受损细胞的能力。但是这也存在着失控的可能,例如形成畸胎瘤。此外,孕妇的健康也需要被考虑。需要注意的是,如果产前干细胞治疗被证实是有效且安全,那么它将改变很多患儿的命运。
备注:文章编译、整理自Science网站。
推荐阅读







